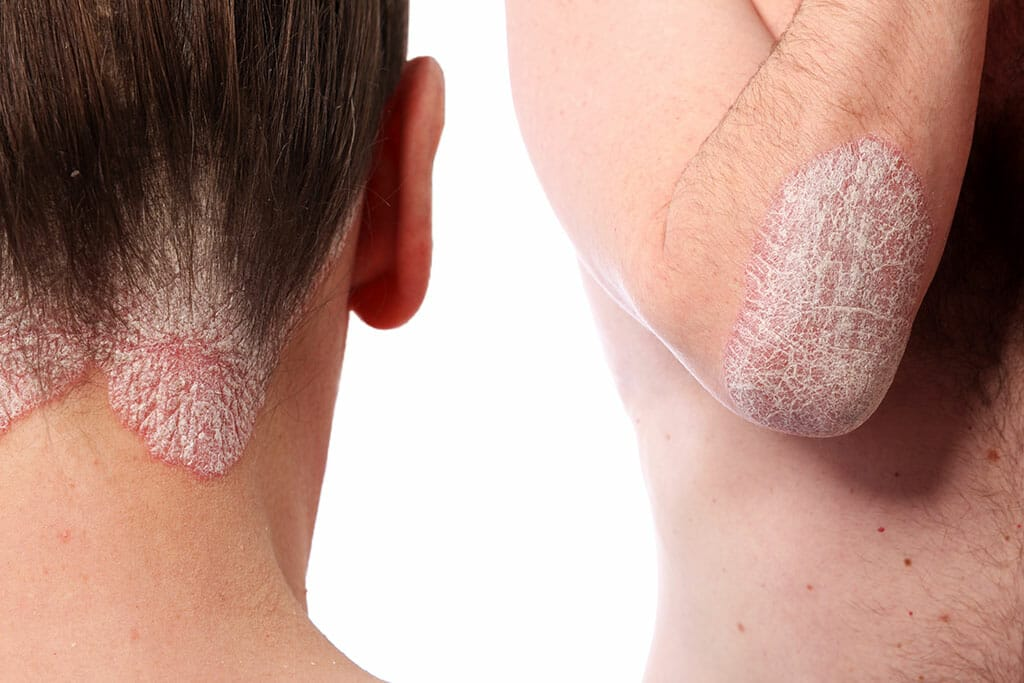
پسوریازیس (Psoriasis) که با نام داءالصدف نیز شناخته میشود، نوعی بیماری پوستی خودایمنی مزمن است.
در این اختلال، سیستم ایمنی بدن به اشتباه به سلولهای سالم پوست حمله میکند، که نتیجه آن رشد غیرطبیعی و سریع سلولهای پوستی است، تا ۱۰ برابر بیشتر از حالت طبیعی.
این رشد بیش از حد سلولها باعث تجمع آنها روی سطح پوست شده و به شکل لکههای قرمز، برآمده و اغلب با پوستههای سفید یا نقرهای بروز پیدا میکند.
این ضایعات ممکن است خارشدار یا دردناک باشند و در نواحی مختلف بدن ظاهر شوند، اما بیشتر در پوست سر، آرنجها و زانوها دیده میشوند.
نکته مهم این است که پسوریازیس مسری نیست؛ یعنی تماس مستقیم با پوست فرد مبتلا یا استفاده از وسایل شخصی او باعث انتقال بیماری نمیشود.
با این حال، ممکن است این بیماری در چند عضو از یک خانواده دیده شود که نشاندهندهی نقش ژنتیک در بروز آن است.
چه کسانی بیشتر در معرض پسوریازیس هستند؟
- سن شروع بیماری معمولاً بین ۱۵ تا ۳۵ سالگی است.
- حدود ۷۵ درصد از موارد ابتلا، پیش از سن ۴۶ سالگی تشخیص داده میشوند.
- زنان و مردان به نسبت یکسان درگیر این بیماری میشوند.
- داشتن سابقه خانوادگی احتمال ابتلا را افزایش میدهد، اما بسیاری از مبتلایان سابقهای از بیماری در خانواده خود ندارند.
انواع پسوریازیس
پسوریازیس نوعی بیماری التهابی مزمن پوستی است که اشکال مختلفی دارد و هر نوع آن با علائم و ویژگیهای خاصی بروز مییابد.
در ادامه به معرفی رایجترین انواع پسوریازیس میپردازیم:
-
پسوریازیس پلاکی
شایعترین نوع پسوریازیس است که با لکههای قرمز، برجسته و خشک همراه با پوستههای نقرهای مشخص میشود.
این ضایعات ممکن است خارشدار یا دردناک باشند و در هر نقطهای از بدن حتی نواحی تناسلی یا داخل دهان ظاهر شوند.
گاهی دلیل خارش مقعد نیز همین نوع است.
-
پسوریازیس ناخن و دست
در این نوع، ناخنها تغییراتی مانند فرورفتگی، تغییر رنگ و رشد غیرعادی پیدا میکنند.
ناخنها ممکن است از بستر جدا شوند یا در موارد شدید، بیفتند. پوست دست نیز خشک و پوستهپوسته میشود.
برای تشخیص دقیق، ممکن است نمونهبرداری انجام شود.
تفاوت با قارچ ناخن: برخلاف پسوریازیس که اغلب ناخنهای دست را درگیر میکند، عفونت قارچی معمولاً در ناخنهای پا ظاهر میشود و معمولاً منشأ آن تروما است.
-
پسوریازیس قطرهای (خالدار)
این نوع بیشتر در کودکان و نوجوانان دیده میشود و معمولا پس از عفونتهایی مانند گلودرد استرپتوکوکی بروز میکند.
ضایعات به شکل قطرهای، کوچک و پوستهدار هستند و بر روی پوست تنه، دستها، پاها و سر دیده میشوند.
گاهی تنها یکبار بروز میکند و خودبهخود بهبود مییابد، ولی ممکن است مکرر عود کند.
-
پسوریازیس معکوس
معمولاً نواحی چیندار بدن مانند زیر بغل، کشاله ران و اطراف ناحیه تناسلی را درگیر میکند.
لکههای این نوع صاف، قرمز و براق هستند و با تعریق و اصطکاک بدتر میشوند.
در برخی موارد، عفونت قارچی عامل تحریک آن است. در موارد شدید، استفاده از پماد مناسب ناحیه تناسلی توصیه میشود.
-
پسوریازیس پوسچولر
نوع نادری است که با تاولهای پر از چرک روی پوست قرمز و حساس بروز میکند.
این تاولها میتوانند در نقاطی مانند دستها، پاها یا نوک انگشتان ظاهر شوند.
نوع منتشر این بیماری ممکن است علائمی مانند تب، لرز، خارش شدید یا حتی اسهال ایجاد کند.
-
پسوریازیس اریترودرمیک
یکی از شدیدترین انواع پسوریازیس که با قرمزی گسترده، پوستهریزی و احساس سوزش همراه است.
این حالت میتواند پس از آفتابسوختگی شدید، عفونت یا قطع ناگهانی دارو ایجاد شود.
به دلیل خطرات احتمالی، نیازمند درمان فوری است.
-
پسوریازیس پوست سر (Sebopsoriasis)
با شورهی شدید، خشکی و قرمزی پوست سر همراه است.
در مواردی ممکن است تشخیص آن از درماتیت سبورئیک دشوار باشد.
این نوع بیماری میتواند علت ریزش ابرو و خارش شدید سر نیز باشد. استفاده از شامپوهای مخصوص میتواند در کنترل آن مؤثر باشد.
-
پسوریازیس مفصلی
در این نوع، علاوه بر ضایعات پوستی، مفاصل نیز دچار التهاب، درد و تورم میشوند.
در برخی افراد تنها تغییرات ناخن یا علائم مفصلی ظاهر میشود. در موارد پیشرفته ممکن است باعث بدشکلی دائمی مفصل شود.
-
پسوریازیس سر
زمانیکه فقط پوست سر درگیر است، میتواند باعث پوستهریزی شدید یا شوره مزمن شود.
این حالت با شامپوهای مخصوص قابل کنترل است.
-
پسوریازیس دهانی
این نوع در اطراف دهان، لثه و حتی زبان ظاهر میشود و میتواند منجر به زخم، پوستهپوسته شدن صورت، تاول چرکی، سوزش و تغییر در حس چشایی شود.
-
پسوریازیس چشمی
پسوریازیس میتواند لبههای پلک را درگیر کرده و باعث قرمزی، خارش، پوستهپوسته شدن و التهاب شود.
استفاده از ترکیبات موضعی غیراستروئیدی مانند آنترالین یا ویتامین D۳ مصنوعی برای کنترل علائم مؤثر است.
علت اصلی پسوریازیس
علت پسوریازیس بهطور کامل شناخته نشده است، اما دادههای علمی نشان میدهند که این بیماری ریشه در اختلالات سیستم ایمنی دارد.
پسوریازیس نوعی بیماری خودایمنی محسوب میشود؛ بدین معنا که سیستم ایمنی بدن، بهجای مقابله با عوامل بیگانه، به اشتباه به بافتهای سالم بدن بهویژه سلولهای پوست حمله میکند.
در شرایط طبیعی، سلولهای لنفوسیت T نقش کلیدی در دفاع ایمنی بدن در برابر ویروسها، باکتریها و سایر پاتوژنها ایفا میکنند.
اما در افراد مبتلا به پسوریازیس، این سلولها بهطور نابجا فعال میشوند و بهجای محافظت از بدن، به سلولهای سالم اپیدرم حمله میکنند؛ همانطور که گویی بدن با یک زخم باز یا عفونت شدید مواجه است.
این پاسخ ایمنی نابجا باعث آزادسازی گستردهی سایتوکاینهای التهابی، فعالسازی بیشازحد سلولهای T و جذب سایر سلولهای سفید خون مانند نوتروفیلها به لایههای پوست میشود.
این فرآیند منجر به بروز التهاب، افزایش غیرطبیعی سرعت تکثیر سلولهای کراتینوسیت و شکلگیری پلاکهای ضخیم پوستی میشود.
در همین حین، اتساع عروق خونی در نواحی درگیر باعث قرمزی، گرمی و گاهی ظاهر شدن ضایعات چرکی (پوسچولار) میگردد.
در حالت عادی، چرخهی جایگزینی سلولهای پوستی حدود ۲۸ روز بهطول میانجامد.
اما در پسوریازیس، این فرآیند تنها در عرض چند روز طی میشود.
در نتیجه، سلولهای جدید فرصت نمییابند که بهطور کامل بالغ شوند و پیش از دفع طبیعی، روی سطح پوست انباشته میگردند.
این تجمع سریع و ناهماهنگ، مسئول ایجاد پلاکهای پوستهدار و ملتهب در سطح پوست است.
اگرچه اختلال عملکرد لنفوسیتهای T، عامل مرکزی در پاتوفیزیولوژی پسوریازیس است، اما کارشناسان معتقدند که عوامل ژنتیکی و محیطی نیز نقش تعیینکنندهای در فعالسازی این بیماری دارند.
وجود سابقه خانوادگی، استرسهای شدید، عفونتها، برخی داروها و عوامل محیطی دیگر میتوانند بهعنوان محرک یا تسریعکننده در بروز علائم عمل کنند.
بیماری پوستی پسوریازیس چه علائمی دارد؟
پسوریازیس یک بیماری التهابی مزمن پوستی با منشأ خودایمنی است که میتواند در هر سنی آغاز شود، هرچند بروز اولیه آن بیشتر در اوایل بزرگسالی گزارش شده است.
حدود ۱۵ درصد از مبتلایان به فرم پوستی این بیماری، در ادامه به نوع مفصلی (آرتریت پسوریاتیک) نیز دچار میشوند.
الگوی بالینی این بیماری بسیار متغیر است و علائم آن میتوانند از خفیف و محدود به نواحی خاص پوست تا درگیری گستردهی بدن با پلاکهای ضخیم، قرمز و ملتهب متغیر باشند.
نوع، شدت و محل درگیری در هر فرد متفاوت است و علائم میتوانند بسته به نوع پسوریازیس (پلاکی، قطرهای، معکوس، پوسچولار یا اریترودرمی) تغییر یابند.
شایعترین علائم پسوریازیس عبارتاند از:
- پلاکهای برجسته و التهابی با رنگ قرمز، که اغلب با پوستههای ضخیم و نقرهایرنگ پوشیده شدهاند.
- بثورات پوستی پوستهدار که میتوانند موضعی یا منتشر باشند.
- لکههای پوستهپوسته و کوچک بهویژه در کودکان، که گاه بهصورت شورههای پراکنده یا درگیری وسیع تظاهر میکنند.
- خشکی و ترکخوردگی پوست که ممکن است با خونریزی سطحی همراه باشد.
- خارش، سوزش یا احساس درد در نواحی دچار ضایعه.
- تغییرات ناخنی شامل ضخیمشدن، فرورفتگیهای نقطهای و جدا شدن بستر ناخن.
- درد، تورم و خشکی مفاصل بهویژه در مواردی که بیماری با آرتریت پسوریاتیک همراه است.
نکته قابلتوجه آن است که همه بیماران تمامی این علائم را تجربه نمیکنند و در برخی از انواع نادر پسوریازیس، تظاهرات بیماری میتواند کاملاً غیرمعمول باشد.
علاوهبراین، بیماری معمولاً بهصورت دورههای عود و بهبود ظاهر میشود؛ بدین معنا که ممکن است برای چند هفته یا ماه فعال باشد و سپس وارد فاز خاموشی یا فروکش موقت شود.
ضایعات پوستی پسوریازیس میتوانند هر نقطهای از بدن را درگیر کنند، اما بهطور کلاسیک در نواحی تحت فشار یا اصطکاک مانند آرنجها، زانوها، پوست سر و پایین کمر شایعتر هستند.
در موارد شدید، ممکن است کف دست، کف پا، صورت و حتی ناحیه تناسلی نیز گرفتار شوند.
از سوی دیگر، مبتلایان به پسوریازیس در معرض خطر بالاتر ابتلا به بیماریهای سیستمیک مانند دیابت نوع ۲، بیماریهای قلبیعروقی، پرفشاری خون، اختلالات کبدی، بیماریهای التهابی روده و آرتریتهای مزمن هستند.
بنابراین تشخیص زودهنگام و پیگیری منظم در مدیریت کلی بیماری بسیار حائز اهمیت است.
بهترین زمان درمان پسوریازیس و مراجعه به دکتر
در صورت مشاهدهی علائم اولیهی پسوریازیس، مراجعه به پزشک متخصص پوست و مو ضروری است.
تشخیص زودهنگام و آغاز درمان، میتواند از پیشرفت بیماری و بروز عوارض ثانویه جلوگیری کند.
اگر علائم پوستی با ویژگیهای زیر همراه باشند، ارزیابی تخصصی اهمیت بیشتری پیدا میکند:
- ضایعات پوستی با درد، سوزش یا ناراحتی قابلتوجه همراه هستند.
- علائم بیماری موجب اختلال در انجام فعالیتهای روزمره مانند کار، خواب یا ورزش میشوند.
- وضعیت ظاهری پوست باعث کاهش اعتمادبهنفس یا نگرانیهای روانی شده است.
- علائم مفصلی مانند درد، خشکی، تورم یا کاهش دامنهی حرکت در مفاصل ظاهر شدهاند؛ نشانههایی که میتوانند بیانگر ابتلا به آرتریت پسوریاتیک باشند.
همچنین، در صورتی که شدت علائم افزایش یابد یا درمانهای اولیه تأثیرگذار نباشند، لازم است مجدداً به پزشک مراجعه شود.
در چنین شرایطی، ممکن است نیاز به تجویز داروهای قویتر یا درمانهای ترکیبی باشد تا کنترل مؤثرتری بر التهاب و تکثیر غیرطبیعی سلولهای پوستی اعمال شود.
توجه به این نکته حائز اهمیت است که پسوریازیس، یک بیماری مزمن و نوسانی است و انتخاب رویکرد درمانی باید بر پایهی مشاورهی تخصصی و متناسب با نوع، شدت و پاسخ بدن به درمان انجام گیرد.
درمان خانگی پسوریازیس
اگرچه روشهای درمان خانگی پسوریازیس قادر به معالجه قطعی این بیماری نیستند، اما میتوانند نقش مؤثری در کاهش شدت علائم و بهبود کیفیت زندگی بیماران ایفا کنند.
اقدامات خودمراقبتی در کنار درمانهای دارویی، بهویژه در مدیریت التهاب پوستی، خارش، و پوستهریزی مؤثر واقع میشوند.
در ادامه به مهمترین راهکارهای خانگی مورد تأیید متخصصان اشاره میشود:
-
استحمام روزانه با ترکیبات تسکیندهنده
حمام روزانه با آب ولرم میتواند به کاهش التهاب، نرم شدن پلاکهای پوستی و تسهیل در جدا شدن پوستهها کمک کند.
افزودن موادی مانند بلغور جو دوسر کلوئیدی، نمک اپسوم (سولفات منیزیم)، روغنهای طبیعی یا نمک دریای مرده به آب وان، اثرات ضدالتهابی و آرامبخش دارد.
استفاده از شویندههای ملایم و فاقد مواد معطر توصیه میشود.
صابونهایی با پایه چرب یا حاوی ترکیبات نرمکننده، از تحریک بیشتر پوست جلوگیری میکنند.
باید از آب داغ و صابونهای قلیایی یا حاوی الکل اجتناب شود، زیرا ممکن است منجر به تشدید علائم گردد.
-
اجتناب از عوامل محرک
شناسایی و حذف عوامل تشدیدکننده نقش مهمی در کنترل بیماری دارد.
محرکهایی مانند عفونتهای ویروسی یا باکتریایی، استرس روانی، آسیب مکانیکی به پوست (پدیده کوبنر)، قرارگیری بیش از حد در معرض آفتاب، سیگار کشیدن و استفاده مداوم از برخی داروها میتوانند موجب فعالسازی مجدد بیماری یا افزایش شدت آن شوند.
توصیه میشود بیماران با دقت وضعیت خود را پایش کرده و الگوهای تشدید علائم را شناسایی کنند.
-
پرهیز از مصرف الکل
مطالعات بالینی حاکی از آن است که مصرف الکل ممکن است اثرگذاری برخی داروهای ضدپسوریازیس را کاهش دهد و باعث افزایش التهاب سیستمیک شود.
بیماران باید مصرف الکل را به حداقل رسانده یا در صورت امکان، بهطور کامل کنار بگذارند؛ خصوصاً افرادی که تحت درمان دارویی سیستمیک هستند.
-
مدیریت وزن
کاهش وزن در بیماران دارای اضافهوزن، نهتنها شدت علائم پوستی را کاهش میدهد، بلکه پاسخ به درمانهای دارویی و موضعی را نیز بهبود میبخشد.
چاقی با افزایش سطح سیتوکاینهای التهابی در بدن مرتبط است و در ایجاد مقاومت درمانی نقش دارد.
پیروی از رژیم غذایی ضدالتهابی، فعالیت بدنی منظم و اصلاح سبک زندگی، از اصول اساسی در کنترل بهتر پسوریازیس بهشمار میرود.
پیشنهاد مکمل درمانی
در کنار این اقدامات، استفاده از محصولات مراقبت پوستی تخصصی همچون کرم التیام بخش پسوریازیس و پوست خشک متامد و شامپو پسوریازیس مناسب پوست سر خشک و حساس متامد، که حاوی ترکیبات ضدالتهاب، مرطوبکننده و تنظیمکنندهی سد دفاعی پوست هستند، میتواند در تسکین علائم و حفظ سلامت پوست نقش مؤثری ایفا کند.
این محصولات توسط شرکت داریو درمان آرا فرموله شده و برای پوستهای حساس و مستعد پسوریازیس توصیه میشوند.
عوارض پسوریازیس کدامند؟
پسوریازیس فراتر از یک بیماری پوستی ساده است؛ این اختلال مزمن و خودایمنی میتواند زمینهساز بروز مجموعهای از مشکلات جدی سیستمیک شود.
پژوهشهای کلینیکی و اپیدمیولوژیک نشان دادهاند که مبتلایان به پسوریازیس، بهویژه در موارد متوسط تا شدید، در معرض افزایش خطر ابتلا به بیماریهای گوناگون هستند.
در ادامه، مهمترین پیامدهای همراه با این بیماری را بررسی میکنیم:
-
آرتریت پسوریاتیک
آرتریت پسوریاتیک یکی از شایعترین عوارض این بیماری است که با التهاب و درد مزمن مفاصل بروز مییابد.
اگر بهموقع تشخیص داده نشود، میتواند منجر به آسیب ساختاری مفاصل و از بین رفتن عملکرد آنها گردد و در برخی موارد، ناتوانی دائمی ایجاد کند.
-
درگیریهای چشمی
افراد مبتلا به پسوریازیس در معرض افزایش احتمال ابتلا به اختلالات التهابی چشم از جمله یووئیت (التهاب لایه میانی چشم)، بلفاریت (التهاب مزمن پلکها) و التهاب ملتحمه قرار دارند.
در صورت عدم درمان، این وضعیتها میتوانند باعث اختلالات بینایی جدی شوند.
-
چاقی و اختلالات متابولیک
بین پسوریازیس و چاقی رابطهی دوطرفهای وجود دارد.
التهاب مزمن ناشی از پسوریازیس میتواند به افزایش وزن منجر شود و در عین حال چاقی نیز با تشدید پاسخهای التهابی، موجب وخامت علائم پوستی میشود.
-
دیابت نوع ۲
مطالعات متعدد حاکی از افزایش خطر دیابت نوع ۲ در بیماران مبتلا به پسوریازیس هستند.
در این میان، شدت بیماری رابطهی مستقیم با احتمال ابتلا دارد.
مکانیسم مشترک التهاب سیستمیک مزمن، در پاتوفیزیولوژی هر دو بیماری نقش ایفا میکند.
-
فشار خون بالا
وجود التهاب مزمن در پسوریازیس، زمینه را برای توسعهی پرفشاری خون فراهم میسازد.
تنظیم فشار خون در این بیماران باید با دقت بیشتری صورت گیرد، زیرا ممکن است نسبت به داروهای متداول نیز واکنش متفاوتی داشته باشند.
-
بیماریهای قلبیعروقی
خطر ابتلا به بیماریهای قلب و عروق در افراد مبتلا به پسوریازیس تا دو برابر بیشتر از افراد سالم است.
این وضعیت شامل سکتهی مغزی، آنژین صدری، آترواسکلروز، افزایش تپش قلب و اختلالات متابولیکی چربیها میشود.
نقش عوامل التهابی مانند TNF-α در آسیب به دیوارهی عروق شناخته شده است.
-
سندروم متابولیک
پسوریازیس با شیوع بالاتر سندروم متابولیک همراه است؛ سندرومی که با فشار خون بالا، چاقی شکمی، افزایش مقاومت به انسولین و دیسلیپیدمی شناخته میشود.
این ترکیب از عوامل، بهطور چشمگیری احتمال بروز بیماریهای قلبی را افزایش میدهد.
-
سایر بیماریهای خودایمنی
بیماران مبتلا به پسوریازیس، مستعد ابتلا به سایر بیماریهای خودایمنی نظیر سلیاک، بیماریهای التهابی روده (مانند کرون و کولیت اولسراتیو)، اسکلروز چندگانه و خشکی شدید پوست در بارداری هستند.
مکانیسمهای ایمنی مشترک در بروز این اختلالات نقش دارند.
-
بیماری پارکینسون
یافتههای اپیدمیولوژیک، ارتباط بالقوهای بین پسوریازیس و افزایش ریسک ابتلا به بیماری پارکینسون، یک اختلال عصبی پیشرونده گزارش کردهاند.
التهاب مزمن ممکن است در آسیب به نورونهای دوپامینی نقش ایفا کند.
-
بیماری مزمن کلیه
افراد با پسوریازیس شدید بیشتر در معرض ابتلا به بیماری مزمن کلیوی هستند.
این ارتباط میتواند ناشی از التهاب سیستمیک، مصرف برخی داروهای سمی برای کلیه یا همپوشانی با بیماریهای متابولیک باشد.
-
اختلالات روانشناختی
پسوریازیس بهطور مستقیم و غیرمستقیم بر سلامت روان تأثیرگذار است.
حس انزوای اجتماعی، کاهش اعتمادبهنفس، افسردگی و اضطراب مزمن از پیامدهای رایج در این بیماران است.
تأثیر ظاهری بیماری و احساس انگ اجتماعی میتواند کیفیت زندگی را بهشدت کاهش دهد.
در مجموع، پسوریازیس یک بیماری مزمن با ابعاد فراتر از پوست است که نیازمند درمانهای چندوجهی و مراقبت مستمر است.
در کنار درمانهای پزشکی، بهرهگیری از محصولات تخصصی مانند کرم بهبوددهندهی پوست خشک و مستعد پسوریازیس متامد و شامپو متعادلکنندهی پوست سر و بدن متامد میتواند به کاهش التهاب، بهبود علائم پوستی و افزایش رضایت بیماران کمک کند.
اگر به دنبال شناخت دقیقتر ترکیبات مؤثر برای درمان پسوریازیس هستید، پیشنهاد میکنیم مقاله مرتبط را مطالعه کنید.